Věstník MZd ČR, částka 3/2008
ZPRÁVY A SDĚLENÍ
5.
|
STANDARD SUBSTITUČNÍ LÉČBY
|
Standard substituční léčby byl vydaný ve Věstníku MZ v roce 2001, částka 4/2001. Vzhledem ke změnám právních norem v dané oblasti, a to platností zákona č. 379/2005 Sb., o opatřeních k ochraně před škodami působenými tabákovými výrobky, alkoholem a jinými návykovými látkami a o změně souvisejících zákonů a zákona č. 223/2003 Sb., kterým se mění zákon č. 167/1998 Sb., o návykových látkách a o změně některých dalších zákonů, je nutná aktualizace uvedeného standardu. Standard byl aktualizován MUDr. Petrem Popovem - předsedou Společností pro návykové nemoci ČLS JEP a MUDr. Tomášem Zábranským, Ph.D. z Centra adiktologie 1.LF UK ve spolupráci s dalšími členy SNN ČLS JEP. V aktualizaci se zohlednily poznatky z praxe a nejmodernější poznatky lékařské vědy v dané problematice.
1. Úvod
Standard substituční léčby (dále jen Standard) je koncipován jako souhrn obecně platných pravidel substituční léčby závislosti na opioidech.
Substituční léčba závislosti na opioidech lege artis je léčba, která splňuje v tomto materiálu uvedené postupy a používá výhradně substituční látky, které jsou výslovně uvedeny v kapitole 1.1 tohoto Standardu. Zacházení se substitučními látkami je upraveno zvláštními předpisy, a to zejména zákonem č. 167/1998 Sb., o návykových látkách a o změně některých dalších zákonů ve znění pozdějších předpisů, a vyhláškou č. 123/2006 Sb., o evidenci a dokumentaci návykových látek a přípravků. Poskytování lékařské a zdravotní péče se řídí Zákonem č. 20/1966 Sb., o péči o zdraví lidu, ve znění pozdějších předpisů. Při zahájení substituční léčby (s výjimkou minimální substituční léčby – viz kapitola 6.1.4) jakoukoliv látkou, uvedenou v kapitole 1.1 tohoto Standardu je lékař povinen sdělit tuto skutečnost neprodleně (tj. nejpozději do dvou pracovních dnů) Národnímu registru uživatelů lékařsky indikovaných substitučních látek, ve smyslu zákona č. 20/1966 Sb., o péči o zdraví lidu, ve znění pozdějších předpisů. Částka 5/2000 Věstníku Ministerstva zdravotnictví ČR upravuje podmínky výdeje a hrazení substituční látky, částka 6/2000 pak podmínky pro dovoz a vývoz této látky pacienty.
1.1 Seznam látek, které jsou určeny k lege artis substituční léčbě závislosti na návykových látkách ze skupiny opiátů
|
GENERICKÝ NÁZEV
|
CHEMICKÝ NÁZEV
|
PŘÍSLUŠNÁ PŘÍLOHA TĚCHTO STANDARDŮ S FARMAKOLOGICKÝMI ASPEKTY A DÁVKOVACÍMI SCHÉMATY
|
|
methadone (hydrochlorid)
|
4,4 difenyl-6-dimethylamino-3-heptanon
|
11.1
|
|
buprenorphine (hydrochlorid)
|
21-cyklopropyl-7- -[(S)-1-hydro-1,2,2-
trimethylpropyl]-6,14-endo-ethano-
6,7,8,14-tetrahydrooripavin
|
11.2
|
2. Definice a charakteristika
2.1 Mezinárodní statistická klasifikace nemocí a přidružených zdravotních problémů ve znění desáté decenální revize (MKN – 10 v platném znění)
Podle MKN-10 v platném znění patří závislost na opioidech do V. kategorie – Psychické a duševní poruchy, diagnóza F 11: „Poruchy duševní a poruchy chování způsobené užíváním opioidů.“ Hlavními diagnózami pro zvážení indikace substituční léčby jsou:
F11.1 Škodlivé užívání
F11.2 Syndrom závislosti
Seskupení behaviorálních, kognitivních a patofyziologických fenoménů, které se vyvinou po opakovaném užívání psychoaktivní látky. V typickém případě zahrnují silnou touhu získat látku, obtíže s kontrolou jejího užívání, trvalé užívání i přes nebezpečné konsekvence a dávání značné přednosti užívání látky před jinými aktivitami a povinnostmi, zvýšenou toleranci a někdy somatický odvykací stav.
.22 v současnosti abstinuje v klinicky kontrolovaném udržovacím nebo náhražkovém režimu (například methadonem nebo buprenorfinem).
.23 v současnosti abstinuje, ale je léčen averzivními nebo blokujícími látkami (např. naltrexon).
.24 v současnosti užívá látku
.25 nepřetržité užívání.
F11.3 Odvykací stav
F11.4 Odvykací stav s deliriem
3. Epidemiologické charakteristiky
Prevelance problémového užívání látek opioidové povahy (tj. – podle definice Evropského monitorovacího střediska pro zneužívání drog a závislost – jejich injekční a/nebo dlouhodobé užívání) je jev s natolik nízkou prevalencí (v EU mezi 0,2-1,0 %), že jeho rozsah nelze kvalitně zjistit běžnými sociodemografickými metodami. Proto jsou využívány sofistikovanější metody statistických odhadů. Přehled těch, které byly provedeny v letech 2001-2003 podává následující tabulka:
tabulka: Vývoj prevalenčních odhadů problémového užívání provedených multiplikační metodou za použití dat z nízkoprahových programů v r. 2002-2005 (Národní monitorovací středisko pro drogy a drogové závislosti 2006)
|
Rok
|
Počet problémových
uživatelů celkem
|
Počet uživatelů
opiátů
|
Počet uživatelů
pervitinu
|
Počet injekčních
uživatelů
|
||||
|
Abs.
|
Na 1000 osob
15–64 let
|
Abs.
|
Na 1000 osob
15–64 let
|
Abs.
|
Na 1000 osob
15–64 let
|
Abs.
|
Na 1000 osob
15–64 let
|
|
|
2002
|
35 100
|
4,89
|
13 300
|
1,85
|
21 800
|
3,04
|
31 700
|
4,41
|
|
2003
|
29 000
|
4,02
|
10 200
|
1,41
|
18 800
|
2,61
|
27 800
|
3,86
|
|
2004
|
30 000
|
4,14
|
9 700
|
1,34
|
20 300
|
2,80
|
27 000
|
3,73
|
|
2005
|
31 800
|
4,37
|
11 300
|
1,55
|
20 500
|
2,82
|
29 800
|
4,10
|
Substituční léčbou bylo k 1.4.2007 ve specializovaných centrech léčeno 787 pacientů, z toho 451 methadonem a 336 buprenorfinem (zdroj dat: ÚZIS ČR). Pro rok 2006 odhadoval celkový počet uživatelů buprenorfinového přípravku (non- i lege artis) mimo specializovaná centra na cca 2000-2500 (Národní monitorovací středisko pro drogy a drogové závislosti 2006).
4. Poruchy způsobené užíváním opioidů
4.1 Psychické/behaviorální
Užívání ve velkých dávkách a/nebo po delší než původně zamýšlené období.
Přetrvávající touha a/nebo neúspěšné pokusy o ukončení užívání.
Zvyšující se podíl času, věnovaný obstarávání prostředků, nutných pro získání návykových látek.
Neschopnost plnit domácí, školní či pracovní povinnosti.
Omezené sociální, profesionální či rekreační aktivity.
Pokračující užívání navzdory potížím v jiných oblastech života.
Zvyšující se tolerance, podmiňující potřebu vyšších dávek k dosažení téhož účinku.
Charakteristické odvykací příznaky.
Potíže se zahájením resp. udržením abstinence
4.2 Akutní somatické
Akutním poškozením z užití opioidů může být intoxikace, charakterizovaná obecnou sedací, nevolností a zvracením, miosou (při těžké otravě paradoxně mydriasou) snížením srdeční frekvence, systolického tlaku a tělesné teploty a při doteku studenou, lepkavou a namodralou kůží. Stav může vyústit v útlum dýchání, cyanózu, plicní edém, hypoxické křeče, zástavu dechu a smrt.
Nízké dávky opioidů snižují zejména dechovou frekvenci, vyšší dávky snižují i dechový objem.
4.3 Chronické somatické
4.3.1 Reverzibilní
K reverzibilním chronickým somatickým poruchám, ustupujícím bezprostředně nebo krátce po vysazení opioidů, se řadí zejména chronická zácpa, soubor histaminových příznaků (svědění, pocení, zarudnutí, pocit horka), zhoršená pasáž moči, útlum kašlacího reflexu a miosa. Prokázán byl rovněž negativní vliv opiodů na imunitní systém.
4.3.2 Ireverzibilní
Nejčastější příčiny ireverzibilních chronických somatických poškození jsou:
1) příměsi k účinné látce; mohou zahrnovat široké spektrum látek farmakologické (fenacetin, paralen, soda bicarbonata) nebo jiné povahy (cukr, prací prášky, cyankáli);
2) způsob aplikace zneužívané látky;
injekční (nejčastější; zdravotní poškození zahrnují přenos infekčních nemocí, zejména přenosných krví, akutní poškození cévního systému, např. flebitis, tromboflebitis, endo- a myokarditis atd., související defekty kůže a poruchy oběhového systému včetně embolií všech typů,
vdechováním zplodin a výparů (z opioidů, obvykle heroinu v cigaretách nebo žhaveného na hliníkových apod. fóliích) a šňupáním (tzv. sniffing; poškozuje nosní sliznici a přepážku);
3) socioekonomické životní podmínky zneuživatele návykových látek; zahrnuje především ohrožení, vyplývající ze zhoršeného nutričního stavu, špatného dodržování základní hygieny atd.
5. Definice substituční léčby
Substituční léčba je standardním léčebným postupem určeným pacientům, kteří nejsou objektivně a/nebo subjektivně schopni podstoupit léčbu bez použití agonistů opiátových receptorů.
Jedná se o časově předem neomezenou udržovací terapii, která odkládá splnění konečného cíle, tj. abstinence bez užívání substituční látky, na dobu, kdy ji bude pacient objektivně i subjektivně schopen podstoupit. Do té doby chce udržet a zlepšit pacientův somatický a psychický stav.
Nástrojem této léčby je poskytování substituční látky, a to v množstvích, která efektivně potlačují pacientovy odvykací příznaky a umožňují všestranně zlepšit kvalitu jeho života.
5.1 Cíle substituční léčby
udržení nebo zlepšení psychického a somatického stavu,
ukončení rizikových způsobů aplikace návykových látek,
snížení nebo ukončení užívání nezákonných návykových látek,
snížení nebo ukončení rizikového chování při užívání návykových látek,
omezení nebo ukončení kriminálního chování
zlepšení sociálních vztahů, případně
příprava pro zahájení léčebného režimu, vedoucího k detoxifikaci (viz příloha 11.1.5) a abstinenci bez užívání substitučních látek.
6. Personální a technické předpoklady
Dostupnost substituční terapie závislosti na opioidech je zajištěna fungující sítí léčebných a kontaktních zařízení, úzce spolupracujících se specializovanými pracovišti pro substituční léčbu.
Odborným garantem je lékař s atestací v oboru návykových nemocí a s praxí v provádění substituční léčby. Nutná laboratorní vyšetření se provádějí v příslušných specializovaných laboratořích (biochemických, toxikologických, mikrobiologických apod.), odpovídajících standardům příslušné odborné společnosti. Pro specializovaná vyšetření je možno si vyžádat konzilia příslušných specialistů.
6.1 Typy substituční léčby
6.1.1 Základní substituční léčba
Poskytování (podávání pod dozorem nebo předepisování) substituční látky, doplněné zejména adekvátní somatickou léčbou a sociálním poradenstvím, jež je zajištěno externě.
Nejčastější forma substituční léčby, poskytovaná především v případech, kdy pro pacienta není indikována komplexní substituční léčba nebo není místně dostupná rozšířená substituční léčba. Je typicky poskytována v ambulancích všeobecných lékařů resp. lékařů jiných specializací než psychiatrie/adiktologie; zároveň je nejnižším možným standardem pro poskytování substituční léčby ve výkonu vazby nebo trestu odnětí svobody.
6.1.2 Rozšířená substituční léčba
Poskytování (podávání pod dozorem nebo předepisování) substituční látky, doplněné zejména adekvátní somatickou léčbou, psychoterapií a sociálním poradenstvím; posledně jmenované může být v případě interní nedostupnosti zajištěno externě. Je poskytována za supervize specializovaného pracoviště pro substituční léčby.
6.1.3 Komplexní substituční léčba (ve specializovaných pracovištích pro substituční léčbu)
Poskytování (podávání pod dozorem, vydávání a/nebo předepisování) substituční látky a služby podle „Základní substituční léčby“ jsou rozšířeny o nabídku dalších služeb nebo na ně navazují služby, poskytované v rámci zařízení:
terapie somatických a psychických poruch,
skupinová psychoterapie,
rodinná terapie,
pracovní terapie,
následná péče (after care),
vzdělávání o aspektech užívání návykových látek,
osobní poradenství,
pracovní poradenství,
profesní vzdělávání atd.,
ústavní/rehabilitační pobyty.
6.1.4 Minimální substituční léčba
Omezuje se na poskytování (podávání pod dozorem nebo předepisování) substituční látky bez další terapie nebo poradenství.
Výjimečná forma substituční léčby, indikovaná především v emergentních stavech:
akutní stavy pacientů jiných typů substituční léčby,
plánované diagnostické nebo terapeutické výkony pacientů jiných typů substituční léčby,
cesty mimo místo trvalého bydliště (rekreační, rehabilitační, pracovní).
7. Vstupní podmínky procesu péče
Diagnózu a indikaci k zařazení do substituční léčby stanovuje lékař s atestací v oboru léčby návykových nemocí nebo psychiatrie. Pokud je lékař atestován pouze v oboru psychiatrie, je nutné, aby byl držitelem osvědčení o úspěšném absolvování výcviku v substituční terapii. Diagnóza závislosti na opioidech je stanovena podle platné verze mezinárodní klasifikace nemocí.
V případě všech osob, jimž má být poskytnuta substituce, před započetím substituční léčby lékař, který ji chce zahájit, ve shodě se zákonem č. 20/1966 Sb., ve znění pozdějších předpisů, zadává údaje o pacientovi do Národního registru lékařsky indikovaných substitučních látek (dále Registr) a tak zároveň ověřuje, zda pacientovi není poskytována substituční terapie v jiném zdravotnickém zařízení. Tato povinnost je uložena zákonem č. 379/2005 Sb., o opatřeních k ochraně před škodami působenými tabákovými výrobky, alkoholem a jinými návykovými látkami ve znění pozdějších předpisů, v zájmu zabránění vícečetné preskripce a tedy ochrany pacienta a prevence průniku substituční látky na černý trh.
Pokud pacientovi není poskytována substituční terapie v jiném zdravotnickém zařízení, zařadí lékař pacienta neprodleně do Registru ve smyslu zákona č. 379/2005 Sb. a zákona č. 20/1966 Sb., o péči o zdraví lidu, ve znění pozdějších předpisů.
V případě krátkodobého poskytování (především minimální) substituční léčby cizincům je toto vázáno na anglicky vyhotovené písemné doporučení lékaře, který mu substituční léčbu poskytuje v domácí zemi.
Vstupní vyšetření zahrnuje:
anamnézu,
současný somatický a psychický stav,
laboratorní vyšetření (biochemické, serologické, hematologické, toxikologické), když podmínkou substituční léčby je určení HIV statutu a vyšetření na parenterálně přenosné hepatitidy (HBsAg, anti HBsAg, anti HBcAg, IgG/M, anti HCV)1)
podle potřeby konziliární vyšetření,
zhodnocení sociální situace,
závěry.
7.1 Indikace pro substituční léčbu
Kterákoliv z diagnóz podle decenální revize Mezinárodní statistické klasifikace nemocí a přidružených zdravotních problémů ve znění desáté decenální revize (MKN – 10, v platném znění), jež jsou uvedeny v kapitole 2 těchto Standardů.
7.2 Případy, podporující přednostní zařazení do substituční léčby
těhotenství
HIV pozitivita
akutní nebo chronická forma některého typu virové hepatitidy, především virové hepatitidy typu C
7.3 Kontraindikace substituční léčby
akutní intoxikace alkoholem
léčba inhibitory MAO a období 14 dnů po jejím ukončení
7.3.1 Relativní kontraindikace substituční léčby
převažující závislost jiného než opioidového typu
zneužívání substitučního programu v anamnéze (např. prodej substituční látky na nelegálním trhu, distribuce návykových látek klientům substitučního programu v jeho prostorách nebo blízkém okolí).
neschopnost přestat užívat nelegální opioidy navzdory dostatečně vysoké dávce substituční látky,
závažná respirační insuficience,
závažná jaterní onemocnění s nekompenzovanou poruchou jaterních funkcí,
závažná ledvinná onemocnění
7.4 Informovaný souhlas
Pacient souhlasí a potvrzuje, že:
byl plně poučen o průběhu léčby a všech jejích rizicích,
bude dodržovat režim substituční léčby, se kterým byl předem seznámen,
souhlasí s poskytnutím svých osobních údajů pro účely hlášení substituční léčby při zachování důvěrnosti těchto dat,
byl poučen o rizicích interakce substituční látky s jinými látkami (typu alkoholu, sedativ, anxiolytik apod.),
byl informován o rizicích provádění některých činností, jako např. řízení dopravních prostředků, manipulace se stroji, zbraněmi apod.,
bude jiné lékaře, kteří mu poskytují či budou poskytovat jakoukoliv terapii, informovat o skutečnosti, že prodělává substituční léčbu,
bude lékaře, který mu poskytuje substituční látku, informovat o jakékoliv terapii, již mu poskytují nebo poskytli jiní lékaři,
v případě výdeje substituční látky pro delší časový interval ji bude zodpovědně přechovávat tak, aby zabránil riziku jejího náhodného nebo neúmyslného užití jakoukoliv osobou
substituční látku bude užívat výhradně on sám.
byl poučen o poskytnutí osobních údajů Národnímu registru uživatelů lékařsky indikovaných substitučních látek a o důvěrnosti takto poskytnutých údajů; tento fakt stvrzuje souhlasem s formulací
- „Souhlasím s poskytnutím ve formuláři uvedených údajů pro účely provozování Národního registru uživatelů lékařsky indikovaných substitučních látek, vedeného podle zákona č. 20/1966 Sb., O péči o zdraví lidu ve znění zákona č. 156/2004 Sb., (případně pozdějších platných předpisů). Správcem i zpracovatelem Registru je Ústav zdravotnických informací a statistiky ČR. S těmito údaji bude nakládáno v souladu se zákonem č. 101/2000 Sb., O ochraně osobních údajů a o změně některých zákonů, ve znění pozdějších předpisů. Tento souhlas poskytuji ze své svobodné vůle.“
8. Terapie
8.1 Nastavení optimální dávky substituční látky
Předepisující lékař stanoví počáteční dávku na základě předchozího komplexního vyšetření a následujících zásad:
úvodní dávka substituční látky musí být nižší než minimální letální dávka,
při riziku požívání jiných látek tlumících CNS (alkohol, sedativa, anxiolytika atp.) se úvodní dávka snižuje vzhledem k faktu interakce mezi těmito látkami a substituční látkou, jež snižuje minimální letální dávku
nastavení dávky začíná nejmenším funkčním množstvím substituční látky
při podání první dávky a každém dalším zvýšení je pacienta (klienta) nutno sledovat 1–3 hodiny po podání (podle typu látky) a v případě negativní reakce (např. známky předávkování, alergická reakce, toxická reakce) zahájit adekvátní terapii,
nastavení optimální dávky probíhá ve shodě s aktuálními vědeckými poznatky.
8.2 Nefarmakologické složky substituční terapie
Zahrnují:
poradenství, týkající se zdravotního stavu,
psychoterapii,
sociální poradenství,
poradenství, týkající se volby vhodného zaměstnání, zvyšování kvalifikace apod.,
ošetřovatelské služby,
terapii somatických onemocnění,
fyzioterapii, arteterapii, pracovní terapii apod.,
a další.
Indikace jejich typu a frekvence je předmětem vstupního a průběžného hodnocení pacienta a součástí terapeutické smlouvy.
8.3 Průběžné hodnocení pacienta
Průběžné hodnocení pacienta probíhá po celou dobu substituční léčby. Zahrnuje pravidelné i nepravidelné testy na ověření přítomnosti substituční látky a jejích metabolitů a na ověření přítomnosti jiných návykových látek – včetně alkoholu – v organismu. Dále je nutné průběžně hodnotit somatický i psychický stav pacienta.
Úpravu preskripčního schématu provádí ošetřující lékař.
Revize pacientova stavu a léčebného plánu jsou zaznamenávány do dokumentace. Průběžné hodnocení klienta umožňuje flexibilně reagovat na měnící se potřeby pacienta.
9. Návaznost na další standardy
Standard substituční léčby závislosti na opioidech navazuje na ostatní platné standardy jiných typů léčby a na závazná nařízení.
10. Obecné přílohy
10.1 Algoritmický postup
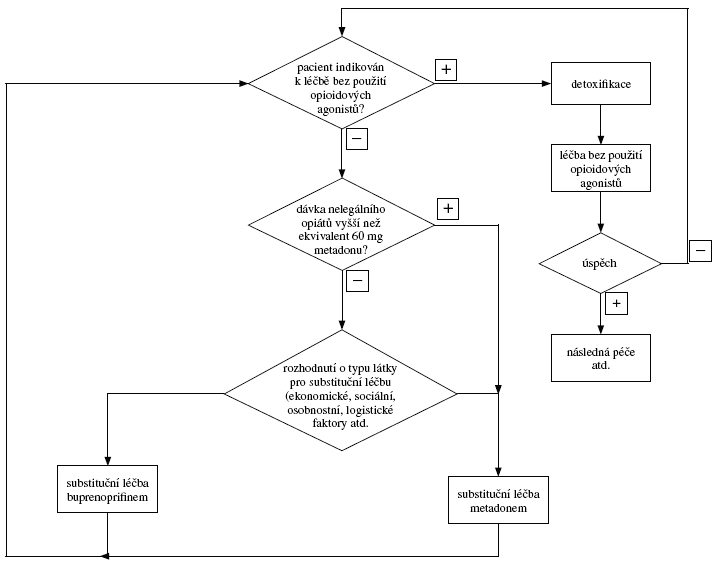
10.2 Formuláře a dotazníky substituční léčby
10.2.1 Vyjádření o vhodnosti k substituční terapii (vyplní lékař)
|
Jméno a příjmení
|
|
|
Rodné číslo
|
|
|
Počet dovršených let věku
|
|
|
Bydliště
|
|
|
Telefon
|
|
|
Zaměstnavatel nebo škola
|
|
|
Pracovní zařazení
|
|
|
Ošetřující lékař
|
|
|
Kdo pacienta doporučil
|
|
|
Ostatní instituce zapojené do případu2)
|
|
|
Současná právní situace3)
|
|
|
Nyní užívaná návyková/é látka/y
|
|
|
Nyní užívané/á množství
|
|
|
Základní návyková látka
|
|
|
Ostatní návykové látky
|
|
|
Pití alkoholu (v gramech 100% alkoholu za den a týden)
|
|
|
Způsoby užívání
|
|
|
Výskyt injekční aplikace
|
|
|
Věk prvního užití
|
|
|
Užívané návykové látky
|
|
|
Vývoj a způsoby užívání
|
|
|
Periody abstinence / příčiny relapsu
|
|
|
Silná touha nebo puzení užívat opioid
|
Ano
|
Ne
|
|
Zhoršená kontrola ve vztahu k opioidu
|
Ano
|
Ne
|
|
Somatický odvykací syndrom po opioidu
|
Ano
|
Ne
|
|
Růst tolerance k opioidům
|
Ano
|
Ne
|
|
Zúžené zaměření na opioid, zanedbávání jiných zájmů a potěšení
|
Ano
|
Ne
|
|
Užívání opioidů trvá vzdor škodlivým následkům, které jsou pacientovi známé
|
Ano
|
Ne
|
|
Přibližné trvání závislosti v měsících nebo letech:
|
||
|
Denní dávka opioidu
|
||
|
Frekvence užívání5)
|
||
|
Odvykací stav v minulosti6)
|
Ano
|
Ne
|
|
Pokud se odvykací stav objevil, kolikrát a kdy naposledy
|
||
|
Byl odvykací stav verifikován kvalifikovaným zdravotnickým pracovníkem?
|
Ano
|
Ne
|
|
Bylo provedeno
|
Ano
|
Ne
|
|
a prokázalo přítomnost opioidů (uveďte datum vyšetření)
|
||
|
a neprokázalo přítomnost opioidů (uveďte datum vyšetření)
|
||
|
U pacienta proběhl pokus o léčbu bez použití agonistů opioidových receptorů
|
Ano
|
Ne
|
|
Pokud ano, jakou formou7) a kolikrát
|
||
|
Stručně zhodnoťte výsledky léčby bez použití opioidových agonistů (hodí-li se):
|
||
|
Pokud ne, z jakého důvodu (např. pacient odmítá nebo nedostatek volných míst ve vhodném zařízení)
|
||
|
Pacient byl v minulosti léčen substituční léčbou
|
Ano
|
Ne
|
|
Pokud ano, stručně zhodnoťte průběh substituční léčby
|
|
Zařazení do substitučního programu
|
doporučuji / nedoporučuji
|
|
Indikovaná substituční látka
|
|
|
Typ programu
|
10.2.2 Hlášení substituční léčby (do Národního registru uživatelů lékařsky indikovaných substitučních látek zadává ošetřující lékař, poskytující substituční léčbu)
11. Speciální přílohy
11.1 Farmakologické aspekty methadonu a jeho doporučená dávkovací schémata pro udržovací léčbu závislosti na opioidech a detoxifikaci
11.1.1 Minimální letální dávka 50 mg (při interakci s alkoholem, anxiolytiky a dalšími látkami, tlumícími CNS, může být nižší – viz „Interakce s léky“)
11.1.2 Interakce s léky
|
Lék
|
stupeň interakce
|
účinek
|
Mechanismus
|
|
alkohol
|
střední
|
zvýšená sedace
|
prohloubený útlum CNS
|
|
barbituráty
|
střední
|
snížená hladina methadonu, zvýšená sedace
|
zvýšení jaterního metabolismu, prohloubený útlum CNS
|
|
benzodiazepiny
|
zvýšený sedativní efekt
|
prohloubený útlum CNS
|
|
|
buprenorfin
|
antagonismus
|
bezpečně může být během methadonové léčby používán jen v nízkých dávkách (20 mg denně nebo méně)
|
|
|
carbamazepin
|
střední
|
snížení hladiny methadonu
|
zvýšení jaterního metabolismu
|
|
chloralhydrát
|
zvýšená sedace
|
prohloubený útlum CNS
|
|
|
chlormethiazol
|
zvýšená sedace
|
prohloubený útlum CNS
|
|
|
cimetidin
|
střední
|
možné zvýšení hladiny methadonu
|
inhibice jaterních enzymů, ovlivňujících metabolismus methadonu
|
|
cisaprid, domperidon, metoclopramid
|
morfin má při užití s těmito léky rychlejší nástup účinku a vyšší sedativní efekt
|
neznámý
|
|
|
cyclizin
|
vysoký
|
injekce s opioidy někdy vyvolává halucinace
|
neznámý
|
|
kodein
|
zvýšený sedativní efekt
|
prohloubený útlum CNS
|
|
|
desipramin
|
střední
|
zvýšení hladiny desipraminu (2x)
|
neznámý - tato interakce není u ostatních tricyklických antidepresiv známa
|
|
dextropropoxyfen
|
zvýšený sedativní efekt
|
prohloubený útlum CNS
|
|
|
disulfiram (Antabus)
|
v závislosti na typu methadonového preparátu
|
plná “antialkoholová terapeutická” reakce
|
některé methadonové přípravky obsahují alkohol
|
|
Inhibitory MAO, antidepresiva včetně moclobemidu a selegilinu
|
u pethidinu vysoký - přestože nastává u methadonu jen vzácně, je třeba se současnému užívání vyhnout
|
excitace CNS - delirium, hyperpyrexie, křeče nebo respiratorní deprese
|
neznámý
|
|
naltrexon
|
vysoký
|
ruší účinky methadonu při předávkování (účinkuje dlouhodobě)
|
opioidový antagonista
|
|
naloxon
|
vysoký
|
ruší účinky methadonu při předávkování (účinkuje krátkodobě)
|
opioidový antagonista
|
|
fenobarbital
|
střední
|
snižuje hladinu methadonu
|
zvýšený jaterní metabolismus - viz carbamazepin
|
|
fenytoin
|
střední
|
snížení hladiny methadonu, odvykací symptomy
|
zvýšený jaterní metabolismus - viz karnazemapin
|
|
rifampicin
|
vysoký
|
snížení hladiny methadonu, odvykací symptomy
|
zvýšený jaterní metabolismus - viz karnazemapin
|
|
tricyklická antidepresiva typu amitryptylinu
|
střední
|
zvýšená sedace
|
neznámý
|
|
acidifikátory moči, tj. chlorid amonný
|
snížení hladiny methadonu
|
zvýšené vylučování moči
|
|
|
alkalizátory moči, tj. bikarbonát sodný
|
střední
|
zvýšení hladiny methadonu
|
snížené vylučování moči
|
|
zidovudin
|
možné zvýšení hladiny zidovudinu
|
neznámý
|
|
|
zopiclon
|
zvýšená sedace
|
prohloubený útlum CNS
|
|
11.1.3 Podání úvodní dávky
Úvodní dávka substitučního preparátu se stanoví podle množství opioidů, které pacient přijímal před zařazením do programu, a to dávkou 5–10 mg u pacientů s nižší tolerancí až k dávce 20–40 mg u pacientů s vysokou tolerancí. Dávka se postupně zvyšuje o 5 až 10 mg na individuální udržovací dávku. Ta se může pohybovat kolem 20–50 mg, častěji se ale dostává nad 60 mg a někdy i nad 100 mg.
Absolutně platný horní limit dávky neexistuje; dávka by se měla vždy řídit odvykacími příznaky individuálního pacienta. Ve specifických případech (typicky např. při současném podávání antiretrovirální terapie) jsou poměrně běžné dávky kolem 200 a více mg denně.
Úvodní dávka se podává buď jednorázově, nebo rozdělená na dvě poloviny v intervalu 12 hodin. V obou případech je žádoucí minimálně dvě hodiny po podání sledovat zdravotní stav pacienta. Při jakýchkoliv známkách intoxikace je třeba interval mezi dávkami prodloužit o 4 hodiny a zvážit snížení dávky.
V případech, kdy není možné odpovídající dávku odhadnout, začíná se dávkou 20 mg při sledování stavu pacienta. Pokud ještě po 2–4 hodinách od podání dávky přetrvávají odvykací příznaky, přidává se po 20 mg až do obvyklého maxima 50 mg během prvních 24 hodin. Celková dávka prvního dne je považována za východisko pro druhý den; jakákoliv další zvýšení jsou titrována proti odvykacím příznakům.
Pacienti, kteří přerušili dřívější pravidelné užívání opioidů (např. při detoxifikaci nebo po neplánovaném opuštění léčby), mají nižší toleranci k methadonu, než se domnívají. Proto je u nich počáteční dávka nižší.
11.1.4 Základní pravidla pro nastavování dávky
Cílem je titrovat během prvních tří dnů léčby dávku methadonu proti jakýmkoliv známkám odvykacího stavu a silné touze užít opioidy. U pacienta jsou pravidelně zjišťovány odvykací příznaky. Při jejich výskytu je možno zvýšit denní dávku o 10–20 %. Dávka třetího dne by měla být základem pro dlouhodobé předepisování.
Následující tabulka poskytuje orientační korelaci mezi heroinem a methadonem. Při jejím použití je nutné zohlednit regionální rozdíly v koncentraci heroinu (tabulka je koncipována pro 20% pouliční heroin, běžný v Praze).
Obrysový rámec pro převod z ilegálního heroinu na metadonovou substituci
|
gramů pouličního heroinu denně
|
způsob užití
|
přibližná dávka methadonu pro stabilizaci
|
|
0,5
|
kouřením
|
20–50 mg
|
|
i.v.
|
30–65 mg
|
|
|
0,75
|
kouřením
|
35–70 mg
|
|
i.v.
|
35–75 mg
|
|
|
1,0
|
kouřením
|
35–85 mg
|
|
i.v.
|
35–100 mg
|
|
|
1,5
|
kouřením
|
45–120 mg
|
|
i.v.
|
45–130 mg
|
|
|
2,0
|
kouřením
|
50–130 mg
|
|
i.v.
|
50–130 mg
|
|
11.1.5 Detoxifikace z methadonu
Vysazování methadonu se provádí postupně a obvykle mívá dlouhodobý charakter; typicky probíhá např. v průběhu 3 až 6 měsíců. Při detoxifikaci z methadonu nastává kritické stadium se zvýšením rizikem recidivy v době, kdy podávaná dávka klesne pod 25 mg a účinek látky nepokryje celých 24 hodin. Pro naléhavé případy existují i relativně rychlá detoxifikační schémata, např. je možné snižovat dávku o 10 mg než se dosáhne dávky 40 mg, pak snižovat dávku o 5 mg, tu ponechat 2–3 dny a pak metadon vysadit úplně. V případech, kdy je pacient hospitalizován, je možné dávku 5 mg v závěru detoxifikace ještě rozdělit do dvou dílčích denních dávek. I při šetrné detoxifikaci je riziko přechodu k nezákonným návykovým látkám při vysazování methadonu vysoké. K detoxifikaci po methadonu lze použít i jiné látky (např. buprenorfin), je ale třeba počítat s tím, že odvykací stav po methadonu bude většinou sice slabší než po vysokých dávkách heroinu, ale delší.
Nastavení adekvátní rychlosti detoxifikace
Téměř každý pacient methadonové detoxifikace projde odvykacím syndromem. Pro mnohé bude natolik závažný, že se stane hlavním z kofaktorů relapsu k užívání heroinu nebo žádosti o nasazení methadonové substituce - a to i tehdy, když jsou ostatní předpoklady úspěšné detoxifikace splněny. Rychlejší detoxifikace vykazuje nižší retenci než pomalejší detoxifikace.
Detoxifikace probíhá postupným snižováním po 5 či 10 mg v denní dávce až na určenou úroveň (obvykle 20-30 mg v závislosti na počáteční dávce a pacientovi). Následuje pozvolnější režim, tzn., že intervaly mezi jednotlivými sníženími se prodlužují a snižování denní dávky se zpomaluje.
Návrhy detoxifikačních režimů
Všechny uvedené režimy platí pro methadonové mixtury 1mg/1ml. Všechny detoxifikační režimy představují jen plán a měly by být pravidelně revidovány.
Dvoutýdenní detoxifikační režim:
po 3 dny 20 mg
po 4 dny 15 mg
po 3 dny 10 mg
po 4 dny 5 mg
Výhodou tohoto režimu je snadná preskripce; na konci každého týdne dochází ke snížení dávky.
Alternativa začínající na vyšší dávce:
po 3 dny 25 mg
po 3 dny 20 mg
po 3 dny 15 mg
po 3 dny 10 mg
po 2 dny 5 mg
Pocitu kontroly a snížení anxiozity pacienta je možno docílit delším setrváním na určité dávce. Jednoměsíční detoxifikační režim
Při počáteční dávce 40 mg:
4 dny 40 mg
3 dny 35 mg
4 dny 30 mg
3 dny 25 mg
4 dny 20 mg
3 dny 15 mg
4 dny 10 mg
3 dny 5 mg
Při počáteční dávce 25 mg:
4 dny 25 mg
3 dny 20 mg
4 dny 15 mg
3 dny 10 mg
4 dny 8 mg
3 dny 6 mg
4 dny 4 mg
3 dny 2 mg
Čtyřměsíční detoxifikační režim
Po úvodní stabilizaci a po období, kdy pacient neužívá žádný heroin, lze denní dávku snižovat každý 1–2 týdny o 5 nebo 10 mg, až na dávku 30 mg. Poté se denní dávka snižuje každý 1–2 týdny o 5 mg, až dosáhne 10–15 mg. Od tohoto okamžiku snižování postupuje již jen po 2–2,5 mg, a to každý týden až čtrnáct dní.
Typický čtyřměsíční režim při počáteční dávce 45 mg zní:
14 dní 45 mg
14 dní 35 mg
14 dní 30 mg
14 dní 25 mg
14 dní 20 mg
14 dní 15 mg
14 dní 10 mg
14 dní 7 mg
Šestiměsíční detoxifikační režim
Šestiměsíční detoxifikační režim vypadá při použití stejných principů a počáteční dávce 60 mg takto:
14 dní 60 mg
14 dní 50 mg
14 dní 40 mg
14 dní 30 mg
14 dní 25 mg
14 dní 20 mg
14 dní 15 mg
14 dní 10 mg
14 dní 8 mg
14 dní 6 mg
14 dní 4 mg
14 dní 2 mg
11.2 Doporučená dávkovací schémata buprenorfinu pro substituční léčbu závislosti na opioidech a pro detoxifikaci
Uvedená schémata mají pouze orientační charakter, dávkování je nutno individuálně přizpůsobit.
11.2.1 Zahájení léčby
|
den léčby
|
denní dávka buprenorfinu (mg)
|
|
|
|
Nízká až střední závislost
|
Střední až těžká závislost
|
|
1
|
2–4
|
4
|
|
2
|
8
|
8
|
|
3
|
8
|
16
|
11.2.2 Udržovací léčba
Doporučené dávkování buprenorfinu (v mg) při podávání denním, obden a 3x/týden podle stabilizované denní dávky:
|
denní dávka
|
dávka při podání obden
|
dávka při podávání 3x týdně
|
|
|
pondělí a středa
|
pátek
|
||
|
4
|
8
|
8
|
12
|
|
8
|
16
|
16
|
24
|
|
12
|
24
|
24
|
32
|
|
16
|
32
|
32
|
32
|
|
20
|
32
|
32
|
32
|
|
24
|
32
|
32
|
32
|
|
|
|
|
|
11.2.3 Detoxifikace z užívání buprenorfinu
Doporučené dávkování při vysazování léčby (při denním podávání):
|
týden
|
denní dávka buprenorfinu (mg)
|
|||||
|
4
|
8
|
12
|
16
|
20
|
24
|
|
|
1
|
2
|
4
|
8
|
8
|
16
|
16
|
|
2
|
2
|
2
|
4
|
4
|
8
|
8
|
|
3
|
-
|
2
|
2
|
2
|
4
|
4
|
|
4
|
-
|
-
|
-
|
-
|
2
|
2
|
Doporučený postup přerušování léčby (postupném snižování) u pacientů, kteří dostávali buprenorfin obden:
|
týden
|
dávka buprenorfinu podávaná obden
|
|||
|
8
|
16
|
24
|
32
|
|
|
1
|
4
|
8
|
12
|
16
|
|
2
|
2
|
4
|
4
|
8
|
|
3
|
-
|
2
|
2
|
4
|
|
4
|
-
|
-
|
-
|
2
|
|
|
|
|
|
|
Doporučený postup přerušování léčby (postupném snižování) u pacientů, kteří dostávali buprenorfin 3x týdně – dávka v pondělí a středu:
|
týden
|
dávka buprenorfinu, podávaná v pondělí a ve středu
|
|||
|
8
|
16
|
24
|
32
|
|
|
1
|
4
|
8
|
12
|
16
|
|
2
|
2
|
4
|
4
|
8
|
|
3
|
-
|
2
|
2
|
4
|
|
4
|
-
|
-
|
-
|
2
|
|
|
|
|
|
|
Doporučený postup přerušování léčby (postupného snižování) u pacientů, kteří dostávali buprenorfin 3x týdně – dávka v pátek:
|
týden
|
dávka buprenorfinu, podaná v pátek
|
||
|
12
|
24
|
32
|
|
|
1
|
6
|
12
|
24
|
|
2
|
2
|
6
|
12
|
|
3
|
-
|
2
|
6
|
|
4
|
-
|
-
|
2
|


